CPAP使用での、よくあるご質問(FAQ)
[初診・再診の方でいびき症状がある方は、まずは当院LINE公式アカウントに友だち登録をお願いします。登録は上記↑ボタンからお願いします。公式アカウントから予約可能です。]
①CPAP治療に関して
②CPAPの空気圧に関して
③CPAP使⽤により起こりうる副作⽤について
④CPAP機器に関して
⑤「⾃宅以外での」CPAP使⽤に関して
⑥その他
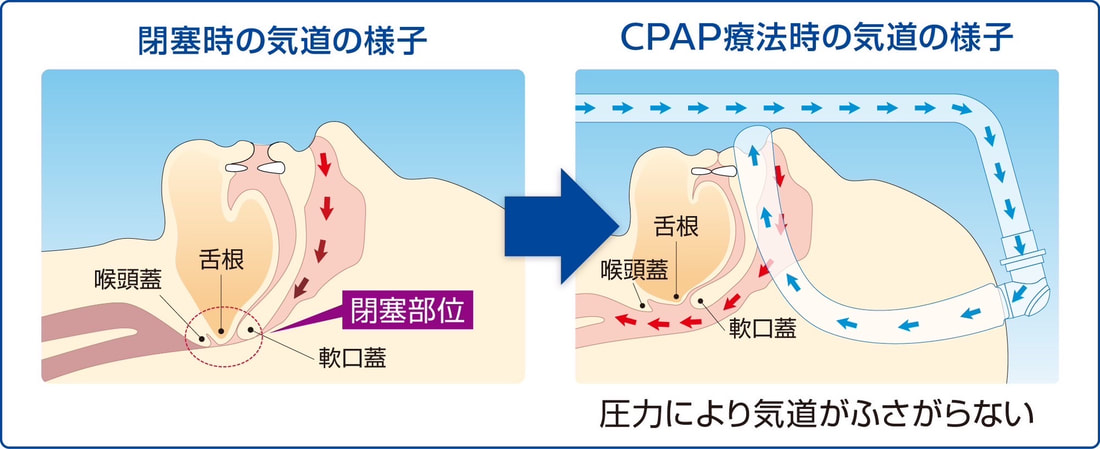
①[CPAP治療に関して]
Q1
CPAPを使うと睡眠時無呼吸症候群は治るのですか?
A1
CPAP療法は、視力調整に対してめがねをかけている状態と同じであり、CPAPを使い続ければいつか睡眠時無呼吸症候群が治るというものではありません。
CPAPをお使いの患者さんで、CPAPを離脱する(中⽌する)ためには、減量で体の状態に変化を起こす必要があります。
睡眠時無呼吸症候群の重症度が⾼く、統計学的に他の治療法、対処法が困難と予測される患者さんもいらっしゃいます。CPAPを中止やCPAP以外の治療法を希望される患者様は、⼀度当院にご相談下さい。
Q2
CPAPは毎⽇使⽤しなければいけませんか?
A2
CPAPの使⽤⽬標は、使⽤期間の80%以上の⽇で使⽤し、さらに1⽇4時間以上が最低ラインの⽬標値となりますが、最も良いのは、毎⽇6時間以上使⽤して頂くことです。
これらの数字の根拠は、その数値以上にCPAP治療を⾏った患者様はそれ以下であった患者様に対して余命や、脳梗塞、⼼筋梗塞などの合併症の発症頻度が明らかに良好であったということに基づいています。
このように毎⽇CPAP治療を⾏うことが最善ではありますが、旅⾏や仕事の都合で、⽉の内2、3⽇CPAPが使⽤出来ない⽇があったとしてもそれほど⼼配する必要はないと考えられます。
Q3 CPAPを使⽤して睡眠時無呼吸症候群が改善しているかどうか、どのようにして確認出来ますか?
A3
CPAP装置には簡易モニター検査のような無呼吸の監視システムが搭載されており、毎⽉の受診で、元々あった睡眠時無呼吸症候群の重症度指数(AHIなど)の変化をご確認頂けます。
また、⽇中の眠気が減った、睡眠時間が短くなった、運転が怖くなくなった、朝の⽬覚めが良くなった、⽇中の疲労感がなくなった、夜中のトイレの回数が減った等、自覚症状の改善も実感出来ることが多くあります。
しかし治療前から⾃覚症状に乏しかった⽅は、効果の実感が少ない場合があります。
Q4
CPAPを使っているのに、まだいびきをかきます。
A4
いびきは耳鼻科的な咽頭に閉塞や狭窄があって、その狭い空間を呼吸による気流が通過することにより起こります。
CPAP装置は患者さんの無呼吸、低呼吸が消失する状態になるまで圧が⾃動で上昇しますが、圧上昇の⽬的は無呼吸、低呼吸のコントロールであり、いびきの消失ではありません。
よって、CPAP治療中にいびきがあったとしても睡眠時無呼吸は通常適正にコントロールされています(毎⽉の診察時に治療状況が確認出来ます)。その上でいびきの消失を⽬指す場合は、CPAPの気流圧をさらに上昇させる必要がありますが、圧⼒により不快感が増してCPAPの快適度が低下する恐れがあります。CPAP使⽤中の⼩さないびきは様⼦を⾒るのが良いです。
Q5
CPAPを使っているのに眠気が残ります。
A5
睡眠障害がない⽅でも⽇中の眠気を感じることはあり、眠気を感じただけでそれがすぐに病的であるとは⾔えません。
CPAP治療を⾏ってAHI(無呼吸低呼吸指数)が正常範囲内でコントロール出来ている場合、⼀概には⾔えませんが、眠気の原因は純粋な睡眠時間の不⾜によることが多いです。
全⼈⼝の1~2%に⻑時間睡眠者、短時間睡眠者と呼ばれる、⼀般の⽅とは必要睡眠時間が異なる⽅がいらっしゃいます。
一方、残りの約98%の⽅にとって、⽇中の正常な脳活動を維持し、睡眠時間の不⾜から来る眠気を防⽌するためには、7時間台の睡眠時間が必要とされています。
眠気の原因が睡眠不⾜から来るものか、そうでないかを確認する⽅法は簡単です。
7時間睡眠を3~4⽇間続けましょう。それにより眠気が改善した場合は、睡眠不⾜が眠気の原因と⾔えるでしょう。CPAPは睡眠の質を改善する優れた医療機器ですが、必要な睡眠時間が短縮出来るものではありません。良質の睡眠を得るために睡眠時間もしっかりと確保しましょう。
Q6
CPAP導⼊当時より体重が落ちたので、無呼吸が改善しているか確かめたいのですが。
A6
統計学的な研究によると、⼀般に体重が10%減少するとAHI(無呼吸低呼吸指数)が30%減少し、体重が20%減少するとAHIが50%減少するというデータがあります。
もちろん個⼈差はありますが、体重減少後に無呼吸の再評価をご希望の場合は、再度簡易モニター検査を施⾏してみるのが良いでしょう。
ただしその場合は、CPAPを使⽤し続けることにより⼀時的に気道が拡張され、正しい呼吸状態の評価がなされない恐れがあるため、検査前2週間はCPAPを⼀時的に中⽌する必要があります。
Q7
最近いびきが減ってきたように感じます。
睡眠時無呼吸症候群が良くなってきたのでしょうか。
A7
CPAPを毎⽇使⽤されている⽅が、たまにCPAPを装着せずに就寝されたとしても、CPAPを装着していた時の影響で、通常の状態よりも数⽇間は気道が広がった状況にあると⾔われています。いびきが感覚的に減ったとしても、減量などで⾝体⾯の条件が変化した場合以外は、睡眠時無呼吸症候群が改善しているケースはほとんどありません。
どうしても現在の状態を確認したい場合は、簡易モニターで再検査を⾏うことをお勧めします。ただしその場合は、気道を通常の状態に戻すために、検査前2週間はCPAPを中⽌する必要があります。
Q8
CPAPを使ってもAHI(無呼吸低呼吸指数)が⾼いままです。
A8
CPAPを使⽤しても、AHI(無呼吸低呼吸指数)が5回未満の正常範囲内とならない場合があります。その原因として空気圧の不⾜、過⼤な空気漏れ(ラージリーク)、中枢性無呼吸の残存などが考えられます。
毎⽉の受診時に使⽤状態を確認させて頂き、原因別に対処策を考慮していきます。ただし、AHIが10回未満の⼀桁台に収まっている場合は、合併症の発症リスクをあまり⼼配する必要はないと考えられます。
Q9
CPAPを付けてもっと寝ていたいのに、朝⽅早く目が覚めてしまいます。
A9
⼀般に加齢が進むにつれて睡眠時間が減少し、朝⽅早い時間に⽬が覚めてしまうことが多くなります(”早朝覚醒”と⾔います)。また、年齢的な変化のみに限らず、ストレス等でも同様の症状が起こることがあります。ストレスが原因の場合は、まずはストレスそのものへの対処が必要ですが、CPAPの使⽤状況に問題がない場合は漢方の眠りをよくする薬(漢方の錠剤もあります)を⽤いるのが良いでしょう。西洋の睡眠薬はどうしても依存性の問題があるので、当院では特にBZ系の睡眠薬の使用は避けています。)
睡眠に対して満⾜出来ない場合は、漢方の睡眠薬を⽤いるのも⼀つの良い⽅法です。
Q10
朝になるとCPAPが外れています。
A10
慣れない初期段階では、睡眠中に無意識にCPAPを外してしまい、朝⽅に気がついたらマスクが外れているということがよくあります。CPAPの使⽤に慣れるにつれ、多くの患者さんでマスクが⾃然に外れるという頻度は低下していきますが、なかなか改善されない患者様もいらっしゃいます。そのような⽅で、たとえ朝⽅にCPAPが外れていたとしても、合併症予防の観点からは少しの時間でも毎⽇CPAPを使⽤することに⾮常に意義があります(1⽇のCPAP使⽤時間が1時間を超えると合併症発症リスクの明らかな低下が認められます)。CPAPがどうしても外れてしまう⽅は、朝⽅までの使⽤にこだわり過ぎず、毎⽇就寝時には装着するという習慣を⼤切にしましょう。
Q11
昼寝の時もCPAPは必要ですか?
A11
睡眠時無呼吸症候群は、昼夜問わず患者様の睡眠時に起こる病気です。そのため、昼寝の際にも出来るだけCPAPを使⽤するのが理想です。但し、あくまでも1日の中で1時間だけでも毎日続けることの方が最優先なので、無理はしないでよいです。
Q12
いつも⼀度うたた寝した後に、CPAPを開始する習慣が出来てしまいました。
A12
⼀晩の内で質の⾼い睡眠(深睡眠)は、睡眠の最初の1、2時間に現れると⾔われています。そのため、その時間にCPAPを使⽤せずにうたた寝をしてしまうと、その後にCPAPを使⽤しても質の⾼い睡眠が得られにくくなります。睡眠の最初からCPAPを付ける習慣を⾝につけ、良質の睡眠サイクル、⽣活リズムを⼿に⼊れましょう。
Q13
最近CPAPの効果が実感出来ません。
A13
CPAP導⼊当初は日中の眠気に対する⾼い効果が実感出来たのに、しばらく使⽤し続けていると再度眠気を感じるようになる⽅がいらっしゃいます。
それは、使⽤当初はCPAPによって睡眠の質が劇的に変化したことでそれが実感として認識出来たのに対し、その後安定した睡眠に体と脳が慣れ、正常の⽅と同じように眠気を感じるようになったことが原因として考えられます。毎⽉のデータ確認で、AHI(無呼吸低呼吸指数)が正常の値を⽰しているのであれば、睡眠時無呼吸症候群の治療効果に関しては⼤きな⼼配はありません。
[CPAPの空気圧に関して]
Q14
CPAPの空気圧はどのように決まりますか?
A14
CPAPは、患者さんの無呼吸や低呼吸の状態を⾃動で解析し、それに合わせて必要最⼩限の空気圧を⾃動で作動させます。また、その時々の呼吸状態や睡眠姿勢の変化により、⼀晩の間でも治療に必要な圧⼒は刻々と変化します。それぞれの状態に必要な圧⼒を、CPAP装置は⾃動で感知し、適切な圧⼒の空気を患者様に送ります。
Q15
空気の圧⼒が強すぎる気がします。
A15
CPAPは、患者様の呼吸状態を⾃動的に判断し、その時々で最適な空気圧を作動させる呼吸補助装置です。よって、圧⼒が強すぎたり弱すぎたりするように感じたとしても、基本的にはそのタイミングでの必要最⼩限の圧⼒が作動していることになります。しかしごく稀に、⼀時的に⾼い圧⼒を必要とする呼吸状態となり、そのために作動した⾼い圧⼒が睡眠を妨げる原因となってしまうことがあります。
その場合は、⾼い圧⼒を作動させないことで、⼀晩全体で⾒て良質の睡眠が得られることがあります。また、逆に圧⼒が低いことで⼀時的な無呼吸の状態が頻発するとしたら、ある圧⼒よりも下回らない圧⼒の設定をすることで、更なる無呼吸・低呼吸の抑制が図れます。外来受診時には患者様の呼吸状態に合わせ、圧⼒の上限、下限を決める設定(上限圧、下限圧の設定)も⾏っていきます。圧⼒が強すぎると感じる場合、それが必要な圧⼒なのか、低く出来る圧⼒であるのか、データを⾒ながら調節させて頂きます。
Q16
空気の圧力を下げてほしいのですが。
A16
CPAP導⼊当初は特に、必要な圧⼒を不快に感じ、逆に睡眠を妨げられてしまう患者様もいらっしゃいます。その場合、しばらくの期間は圧⼒を低めに設定し、CPAPに慣れてから圧⼒を徐々に上げていく⽅法もあります。AHI(無呼吸低呼吸指数)の変化に注意する必要がありますが、圧⼒の変更をご希望の⽅はご相談下さい。
[CPAP使⽤により起こりうる副作⽤について]
Q17
マスクが気になって眠れません。
A17
使⽤開始当初はマスクに強い違和感を感じる⽅がいらっしゃいます。その場合は30分程の使⽤から始め、徐々に使⽤時間を延ばしていくのが良いでしょう。また、マスクのバンドを強く締めすぎていることが原因の場合もありますので、最初は少し緩めにマスクを装着してみて下さい。
CPAPは、⻑時間たまに使⽤するよりも、短時間でも毎⽇使⽤することが⼤切であり、その⽅が合併症の予防効果も⾼くなります。
毎⽇1時間でも使うと合併症の発症が有意に低下するということもわかっています。
CPAPを使⽤し続けることが出来るかどうかは最初の3か⽉で決まると⾔われておりますので、是⾮最初の3ヶ⽉間頑張ってCPAPを使⽤し続けましょう。まずは少しの時間でも良いので毎⽇使⽤することを⼼掛けましょう。その他、日中起きている時にわざとつけておくことで、つけること自体に慣れるということもよい方法です。
Q18
マスクが⿐にあたって痛いです。
A18
CPAP使⽤開始当初に起こりやすい問題です。使⽤を継続していくうちに痛みが取れてくる場合が多いですが、まずはマスクを若⼲緩めに付けたり、⿐の痛む部分にティッシュを挟んで⽪膚への刺激を抑えたりなどの対策が有効です。それでも症状が改善しない場合は、根本的にマスクが顔にフィットしていないことも考えられますので⼀度ご相談下さい。
Q19
⿐がつまってCPAPが使いにくいです。
A19
まずは⿐の状態を確認させて頂き、投薬で治療可能な場合は薬による治療を⾏います。
重度のアレルギー性⿐炎など、飲み薬で治療困難な⾼度の⿐づまりの場合は、当院で行なっている単純な外来⼿術による⿐づまりの改善をお勧めすることもあります。また、加湿機能のないCPAPをお使いの⽅は、加湿器を導⼊することにより⿐づまりが改善することがありますのでご相談下さい。
Q20
⾵邪を引いて⿐がつまってしまい、CPAPが使⽤出来ません。
A20
⾵邪(急性上咽頭炎)で⿐炎を起こすと⿐の粘膜が腫れ、鼻づまりの原因となります。⿐炎がある状態でCPAPを使⽤し続けると⾵圧が刺激となり、⿐炎症状が更に悪化する恐れもあります。
⾵邪を引いてCPAPが使⽤しづらい時は、無理をせずCPAPを⼀時中断しましょう。鼻づまりの症状に対する薬を⽤いることで、⿐炎状態を早く改善することも出来ます。早めに当院にご相談下さい。
Q21
⿐が乾いて痛みます。
A21
乾燥した空気が送られ続けることで⿐内が乾燥し、痛みを伴うことがあります。
CPAPに加湿器を導⼊することで改善する場合がありますのでご相談下さい。また、家庭⽤の加湿器を⽤いて室内を加湿することも有効です
Q22
CPAPを使うと、朝にとても⼝が渇いています。
A22
⼝を開けたままCPAPを装着して寝ると、朝⽅⼝が渇く症状が出ることがあります。簡単な対処法として、医療⽤のテープ(ドラッグストアで⼊⼿可能です。テープなら特にメーカーは問いません)を⼝の中央で縦に張り、⼝を強制的に閉鎖する⽅法があります。
それでも症状が改善しない場合は、顎とマスクをバンドで固定する⽅法(チンストラップ)、⿐と⼝の両⽅を覆うマスク(フルフェイスマスク)を使⽤する⽅法をお試し下さい。冬場などは室内の湿度の低下が原因で乾燥症状が出ることもありますので、室内を加湿することも有効です。
Q23
顔にマスクの跡がついて取れません。
A23
マスクバンドを強く締めすぎている場合がありますので、少しバンドを緩めに装着してみましょう。過剰な空気の漏れ(ラージリーク)が発⽣しない範囲であればマスクは緩めに装着しても⼤丈夫です(ラージリークが起こっているかどうかは毎回の受診時に確認出来ます)。時間と共にマスクに慣れて痕がつきにくくなることが多いですが、慣れるまではマスクと⽪膚の間にティッシュを挟んで、⽪膚への刺激を減らすことも有⽤です。
2、3か⽉の使⽤でマスク痕が改善しない場合は、他のタイプのマスクを試してみる⽅法もあります。
Q24
マスクをつけると顔が痒くなります。
A24
CPAPマスクの使⽤開始当初に起こることがあります。装着を続けていると慣れる場合が多いですが、症状の強い⽅には痒み⽌めの軟膏を使⽤して頂く場合もあります。
また、根本的にマスクの素材が肌と合わない⽅もごく稀にいらっしゃいますので、その場合はマスク⾃体を交換させて頂く場合があります。
Q25
マスクをつけると顔に汗をかいて使いにくいです。
A25
夜間に汗をかきやすい夏場に起こりやすい問題です。
エアコンなどを⽤いて室温を調節し、室内を汗のかきにくい温度にする⽅法が最も有効です。
Q26
マスクやホース内で結露が起こり、⽔滴で⽬が覚めてしまいます。
A26
マスクやホース内の結露は、ホース内と室温の温度差が増すことによって発⽣する、主に冬場に起こりやすい現象です。
対策としては、室温を上げる、マスク内に軽くティッシュをつめて⽔分を吸収させる、ホースを布団内に⼊れてホース内の温度を上げる(CPAP本体は絶対に布団の中に⼊れないで下さい)等があります。加湿機能付きのCPAPの場合は、湿度の調節をお願い致します。
Q27
CPAPを使うとお腹が張りガスがたくさん出るようになりました。
A27
CPAPによる空気圧が、うまく気管や肺に⼊らず⾷道に⼊り込んでしまうと、そのような症状が現れます。
顎を引き気味にしてCPAPを使⽤すると⾷道に空気が⼊りやすい傾向があります。対策としては、顎を少し上げ気味にして就寝する、枕を少し低いものに変えるなどが考えられます。それらの⽅法で症状がうまく改善しない場合、無呼吸が悪化しない程度に処⽅圧を下げてみることも対策の一つです。
Q28
CPAPを使うと⽿で⾳が響きます。
A28
のどの奥(bスポットつまり上咽頭)と⽿は⽿管という管で繋がっていますが、CPAPによりのどの奥の気圧が上がり、その圧⼒により⽿管の閉鎖が解除されることで空気が⽿に流れ込み、⽿で気流⾳が響くという症状が起こることがあります。いわゆる⽿管開放症に近い症状を呈しますが、対処法としては⽿管開放症に準じた治療を⾏う、CPAPの処⽅圧を無呼吸を起こさないレベルで徐々に下げるとよいです。
[CPAP機器について]
Q29
マスクから空気が漏れている気がします。
A29
CPAPは呼気(はく息)をマスクの外に逃がすため、正常にマスクを装着しても少し空気が漏れる仕組みになっています(これを“リーク”と⾔います)。
そのため、正常範囲内での空気の漏れは⼼配ありません。⼀⽅、リークが多すぎると必要な空気圧がかからず、無呼吸を治療出来なくなる場合があります(これを“ラージリーク”と⾔います)。
ラージリークの有無は毎⽉受診時に確認致します。ラージリークが多い場合は、第⼀にマスクと顔の隙間からの漏れが考えられ、その場合はマスクバンドの調節が必要となります。その他の原因として、マスク分解後にマスクが適切に組み合わされていない、マスクの形状が根本的に顔と合っていないなどが考えられます。ラージリークが多い患者さんは、まずマスクバンドを横を向いても固定された状態にできるように若⼲強めに装着してみて下さい。それでもラージリークが改善しない場合はご相談下さい。
Q30
マスク、ホースの耐⽤年数はどれくらいですか?
A30
マスク、ホースの耐⽤年数は2、3年ですが、1年間の使⽤で無償交換致します。メーカーより定期点検のご連絡をさせて頂きます。
[⾃宅以外でのCPAP使⽤に関して]
Q31
泊まりがけの出張(国内旅⾏)に⾏きます。CPAPは持って⾏かないと駄⽬でしょうか?
A31
CPAPを出張先(旅⾏先)まで持参し、使⽤して頂くのが最善です。しかし、1・2泊の旅⾏で使⽤しなかったとしても、余命に係わる⼤きな問題が起こるわけではありませんので、それほど気に病む必要はありません。CPAPを持参する場合は、枕元にコンセントがない場所もありますので、延⻑コードもお忘れなくお持ち下さい。
Q32
海外旅⾏に⾏きます。CPAPはどうすれば良いですか?
A32
CPAPは出来るだけ⼀緒にお持ち下さい。コンセントの変圧器を使⽤すれば海外でも使⽤可能です。空港の税関を無理なく通過するため、各メーカーで海外渡航⽤のCPAP機器説明書が準備されておりますので、事前にご相談下さい。
Q33
⼊院することになりました。CPAPは持参した⽅が良いですか?
A33
まずは⼊院先の病院に確認する必要がありますが、⼊院中もCPAPを使⽤すべきと考えます。最近のCPAP機器は静⾳設計が進んでおり、⼤部屋でも問題なくご使⽤頂けると思います。
Q34
病院で全⾝⿇酔の⼿術を受けることになりました。担当の先生にCPAP使⽤中であることを伝えた⽅が良いですか?
A34
今までかかったことのある病気として睡眠時無呼吸症候群があることをお伝え頂き、同時にCPAPも使⽤中である旨をお伝え下さい。
睡眠時無呼吸症候群の患者さんは、全⾝⿇酔からの回復が他の患者様より悪かったり、⼿術を受けた夜に呼吸状態が悪化したりする恐れが他の患者様より⾼くなります。
事前の情報として担当の先生に伝えておくことにより、病院側も対応がしやすくなるのでより安⼼です。
通常、CPAPを使⽤しているという理由で全⾝⿇酔が受けられなくなることはありません。
⼀⽅で、睡眠時無呼吸症候群を「無治療で放置」していた場合、全⾝⿇酔の前に精密検査を求められたり、⼿術を断られたりする恐れがありますのでご注意下さい。
[その他]
Q35
CPAPは医療費控除の対象になりますか?
A35
医療費控除の対象になります。会計時の領収書は⼤切に保管して下さい。
Q36
運転免許の更新は問題ありませんか?
A36
睡眠時無呼吸症候群があっても、CPAPによる適切な治療が⾏えている場合、通常は運転免許の更新は問題ありません。詳しくはお近くの運転免許センターにお問い合わせ下さい。
Q37
転勤することになりました。CPAP管理はどのように継続していけば良いですか?
A37
当院ではLINEによるオンライン診療を行なっておりますので、引き続き当院での診療が可能ですのでご安心ください。
当院では睡眠時無呼吸症候群の根本的な原因である咽頭の膨大な治療検査の診療経験に基づき、適切なCPAP圧の決定、使⽤状況、治療効果等の管理を⾏います。
CPAPは健康保険が適応されている治療法です。是⾮⼀度ご相談下さい。
①CPAP治療に関して
②CPAPの空気圧に関して
③CPAP使⽤により起こりうる副作⽤について
④CPAP機器に関して
⑤「⾃宅以外での」CPAP使⽤に関して
⑥その他
①[CPAP治療に関して]
Q1
CPAPを使うと睡眠時無呼吸症候群は治るのですか?
A1
CPAP療法は、視力調整に対してめがねをかけている状態と同じであり、CPAPを使い続ければいつか睡眠時無呼吸症候群が治るというものではありません。
CPAPをお使いの患者さんで、CPAPを離脱する(中⽌する)ためには、減量で体の状態に変化を起こす必要があります。
睡眠時無呼吸症候群の重症度が⾼く、統計学的に他の治療法、対処法が困難と予測される患者さんもいらっしゃいます。CPAPを中止やCPAP以外の治療法を希望される患者様は、⼀度当院にご相談下さい。
Q2
CPAPは毎⽇使⽤しなければいけませんか?
A2
CPAPの使⽤⽬標は、使⽤期間の80%以上の⽇で使⽤し、さらに1⽇4時間以上が最低ラインの⽬標値となりますが、最も良いのは、毎⽇6時間以上使⽤して頂くことです。
これらの数字の根拠は、その数値以上にCPAP治療を⾏った患者様はそれ以下であった患者様に対して余命や、脳梗塞、⼼筋梗塞などの合併症の発症頻度が明らかに良好であったということに基づいています。
このように毎⽇CPAP治療を⾏うことが最善ではありますが、旅⾏や仕事の都合で、⽉の内2、3⽇CPAPが使⽤出来ない⽇があったとしてもそれほど⼼配する必要はないと考えられます。
Q3 CPAPを使⽤して睡眠時無呼吸症候群が改善しているかどうか、どのようにして確認出来ますか?
A3
CPAP装置には簡易モニター検査のような無呼吸の監視システムが搭載されており、毎⽉の受診で、元々あった睡眠時無呼吸症候群の重症度指数(AHIなど)の変化をご確認頂けます。
また、⽇中の眠気が減った、睡眠時間が短くなった、運転が怖くなくなった、朝の⽬覚めが良くなった、⽇中の疲労感がなくなった、夜中のトイレの回数が減った等、自覚症状の改善も実感出来ることが多くあります。
しかし治療前から⾃覚症状に乏しかった⽅は、効果の実感が少ない場合があります。
Q4
CPAPを使っているのに、まだいびきをかきます。
A4
いびきは耳鼻科的な咽頭に閉塞や狭窄があって、その狭い空間を呼吸による気流が通過することにより起こります。
CPAP装置は患者さんの無呼吸、低呼吸が消失する状態になるまで圧が⾃動で上昇しますが、圧上昇の⽬的は無呼吸、低呼吸のコントロールであり、いびきの消失ではありません。
よって、CPAP治療中にいびきがあったとしても睡眠時無呼吸は通常適正にコントロールされています(毎⽉の診察時に治療状況が確認出来ます)。その上でいびきの消失を⽬指す場合は、CPAPの気流圧をさらに上昇させる必要がありますが、圧⼒により不快感が増してCPAPの快適度が低下する恐れがあります。CPAP使⽤中の⼩さないびきは様⼦を⾒るのが良いです。
Q5
CPAPを使っているのに眠気が残ります。
A5
睡眠障害がない⽅でも⽇中の眠気を感じることはあり、眠気を感じただけでそれがすぐに病的であるとは⾔えません。
CPAP治療を⾏ってAHI(無呼吸低呼吸指数)が正常範囲内でコントロール出来ている場合、⼀概には⾔えませんが、眠気の原因は純粋な睡眠時間の不⾜によることが多いです。
全⼈⼝の1~2%に⻑時間睡眠者、短時間睡眠者と呼ばれる、⼀般の⽅とは必要睡眠時間が異なる⽅がいらっしゃいます。
一方、残りの約98%の⽅にとって、⽇中の正常な脳活動を維持し、睡眠時間の不⾜から来る眠気を防⽌するためには、7時間台の睡眠時間が必要とされています。
眠気の原因が睡眠不⾜から来るものか、そうでないかを確認する⽅法は簡単です。
7時間睡眠を3~4⽇間続けましょう。それにより眠気が改善した場合は、睡眠不⾜が眠気の原因と⾔えるでしょう。CPAPは睡眠の質を改善する優れた医療機器ですが、必要な睡眠時間が短縮出来るものではありません。良質の睡眠を得るために睡眠時間もしっかりと確保しましょう。
Q6
CPAP導⼊当時より体重が落ちたので、無呼吸が改善しているか確かめたいのですが。
A6
統計学的な研究によると、⼀般に体重が10%減少するとAHI(無呼吸低呼吸指数)が30%減少し、体重が20%減少するとAHIが50%減少するというデータがあります。
もちろん個⼈差はありますが、体重減少後に無呼吸の再評価をご希望の場合は、再度簡易モニター検査を施⾏してみるのが良いでしょう。
ただしその場合は、CPAPを使⽤し続けることにより⼀時的に気道が拡張され、正しい呼吸状態の評価がなされない恐れがあるため、検査前2週間はCPAPを⼀時的に中⽌する必要があります。
Q7
最近いびきが減ってきたように感じます。
睡眠時無呼吸症候群が良くなってきたのでしょうか。
A7
CPAPを毎⽇使⽤されている⽅が、たまにCPAPを装着せずに就寝されたとしても、CPAPを装着していた時の影響で、通常の状態よりも数⽇間は気道が広がった状況にあると⾔われています。いびきが感覚的に減ったとしても、減量などで⾝体⾯の条件が変化した場合以外は、睡眠時無呼吸症候群が改善しているケースはほとんどありません。
どうしても現在の状態を確認したい場合は、簡易モニターで再検査を⾏うことをお勧めします。ただしその場合は、気道を通常の状態に戻すために、検査前2週間はCPAPを中⽌する必要があります。
Q8
CPAPを使ってもAHI(無呼吸低呼吸指数)が⾼いままです。
A8
CPAPを使⽤しても、AHI(無呼吸低呼吸指数)が5回未満の正常範囲内とならない場合があります。その原因として空気圧の不⾜、過⼤な空気漏れ(ラージリーク)、中枢性無呼吸の残存などが考えられます。
毎⽉の受診時に使⽤状態を確認させて頂き、原因別に対処策を考慮していきます。ただし、AHIが10回未満の⼀桁台に収まっている場合は、合併症の発症リスクをあまり⼼配する必要はないと考えられます。
Q9
CPAPを付けてもっと寝ていたいのに、朝⽅早く目が覚めてしまいます。
A9
⼀般に加齢が進むにつれて睡眠時間が減少し、朝⽅早い時間に⽬が覚めてしまうことが多くなります(”早朝覚醒”と⾔います)。また、年齢的な変化のみに限らず、ストレス等でも同様の症状が起こることがあります。ストレスが原因の場合は、まずはストレスそのものへの対処が必要ですが、CPAPの使⽤状況に問題がない場合は漢方の眠りをよくする薬(漢方の錠剤もあります)を⽤いるのが良いでしょう。西洋の睡眠薬はどうしても依存性の問題があるので、当院では特にBZ系の睡眠薬の使用は避けています。)
睡眠に対して満⾜出来ない場合は、漢方の睡眠薬を⽤いるのも⼀つの良い⽅法です。
Q10
朝になるとCPAPが外れています。
A10
慣れない初期段階では、睡眠中に無意識にCPAPを外してしまい、朝⽅に気がついたらマスクが外れているということがよくあります。CPAPの使⽤に慣れるにつれ、多くの患者さんでマスクが⾃然に外れるという頻度は低下していきますが、なかなか改善されない患者様もいらっしゃいます。そのような⽅で、たとえ朝⽅にCPAPが外れていたとしても、合併症予防の観点からは少しの時間でも毎⽇CPAPを使⽤することに⾮常に意義があります(1⽇のCPAP使⽤時間が1時間を超えると合併症発症リスクの明らかな低下が認められます)。CPAPがどうしても外れてしまう⽅は、朝⽅までの使⽤にこだわり過ぎず、毎⽇就寝時には装着するという習慣を⼤切にしましょう。
Q11
昼寝の時もCPAPは必要ですか?
A11
睡眠時無呼吸症候群は、昼夜問わず患者様の睡眠時に起こる病気です。そのため、昼寝の際にも出来るだけCPAPを使⽤するのが理想です。但し、あくまでも1日の中で1時間だけでも毎日続けることの方が最優先なので、無理はしないでよいです。
Q12
いつも⼀度うたた寝した後に、CPAPを開始する習慣が出来てしまいました。
A12
⼀晩の内で質の⾼い睡眠(深睡眠)は、睡眠の最初の1、2時間に現れると⾔われています。そのため、その時間にCPAPを使⽤せずにうたた寝をしてしまうと、その後にCPAPを使⽤しても質の⾼い睡眠が得られにくくなります。睡眠の最初からCPAPを付ける習慣を⾝につけ、良質の睡眠サイクル、⽣活リズムを⼿に⼊れましょう。
Q13
最近CPAPの効果が実感出来ません。
A13
CPAP導⼊当初は日中の眠気に対する⾼い効果が実感出来たのに、しばらく使⽤し続けていると再度眠気を感じるようになる⽅がいらっしゃいます。
それは、使⽤当初はCPAPによって睡眠の質が劇的に変化したことでそれが実感として認識出来たのに対し、その後安定した睡眠に体と脳が慣れ、正常の⽅と同じように眠気を感じるようになったことが原因として考えられます。毎⽉のデータ確認で、AHI(無呼吸低呼吸指数)が正常の値を⽰しているのであれば、睡眠時無呼吸症候群の治療効果に関しては⼤きな⼼配はありません。
[CPAPの空気圧に関して]
Q14
CPAPの空気圧はどのように決まりますか?
A14
CPAPは、患者さんの無呼吸や低呼吸の状態を⾃動で解析し、それに合わせて必要最⼩限の空気圧を⾃動で作動させます。また、その時々の呼吸状態や睡眠姿勢の変化により、⼀晩の間でも治療に必要な圧⼒は刻々と変化します。それぞれの状態に必要な圧⼒を、CPAP装置は⾃動で感知し、適切な圧⼒の空気を患者様に送ります。
Q15
空気の圧⼒が強すぎる気がします。
A15
CPAPは、患者様の呼吸状態を⾃動的に判断し、その時々で最適な空気圧を作動させる呼吸補助装置です。よって、圧⼒が強すぎたり弱すぎたりするように感じたとしても、基本的にはそのタイミングでの必要最⼩限の圧⼒が作動していることになります。しかしごく稀に、⼀時的に⾼い圧⼒を必要とする呼吸状態となり、そのために作動した⾼い圧⼒が睡眠を妨げる原因となってしまうことがあります。
その場合は、⾼い圧⼒を作動させないことで、⼀晩全体で⾒て良質の睡眠が得られることがあります。また、逆に圧⼒が低いことで⼀時的な無呼吸の状態が頻発するとしたら、ある圧⼒よりも下回らない圧⼒の設定をすることで、更なる無呼吸・低呼吸の抑制が図れます。外来受診時には患者様の呼吸状態に合わせ、圧⼒の上限、下限を決める設定(上限圧、下限圧の設定)も⾏っていきます。圧⼒が強すぎると感じる場合、それが必要な圧⼒なのか、低く出来る圧⼒であるのか、データを⾒ながら調節させて頂きます。
Q16
空気の圧力を下げてほしいのですが。
A16
CPAP導⼊当初は特に、必要な圧⼒を不快に感じ、逆に睡眠を妨げられてしまう患者様もいらっしゃいます。その場合、しばらくの期間は圧⼒を低めに設定し、CPAPに慣れてから圧⼒を徐々に上げていく⽅法もあります。AHI(無呼吸低呼吸指数)の変化に注意する必要がありますが、圧⼒の変更をご希望の⽅はご相談下さい。
[CPAP使⽤により起こりうる副作⽤について]
Q17
マスクが気になって眠れません。
A17
使⽤開始当初はマスクに強い違和感を感じる⽅がいらっしゃいます。その場合は30分程の使⽤から始め、徐々に使⽤時間を延ばしていくのが良いでしょう。また、マスクのバンドを強く締めすぎていることが原因の場合もありますので、最初は少し緩めにマスクを装着してみて下さい。
CPAPは、⻑時間たまに使⽤するよりも、短時間でも毎⽇使⽤することが⼤切であり、その⽅が合併症の予防効果も⾼くなります。
毎⽇1時間でも使うと合併症の発症が有意に低下するということもわかっています。
CPAPを使⽤し続けることが出来るかどうかは最初の3か⽉で決まると⾔われておりますので、是⾮最初の3ヶ⽉間頑張ってCPAPを使⽤し続けましょう。まずは少しの時間でも良いので毎⽇使⽤することを⼼掛けましょう。その他、日中起きている時にわざとつけておくことで、つけること自体に慣れるということもよい方法です。
Q18
マスクが⿐にあたって痛いです。
A18
CPAP使⽤開始当初に起こりやすい問題です。使⽤を継続していくうちに痛みが取れてくる場合が多いですが、まずはマスクを若⼲緩めに付けたり、⿐の痛む部分にティッシュを挟んで⽪膚への刺激を抑えたりなどの対策が有効です。それでも症状が改善しない場合は、根本的にマスクが顔にフィットしていないことも考えられますので⼀度ご相談下さい。
Q19
⿐がつまってCPAPが使いにくいです。
A19
まずは⿐の状態を確認させて頂き、投薬で治療可能な場合は薬による治療を⾏います。
重度のアレルギー性⿐炎など、飲み薬で治療困難な⾼度の⿐づまりの場合は、当院で行なっている単純な外来⼿術による⿐づまりの改善をお勧めすることもあります。また、加湿機能のないCPAPをお使いの⽅は、加湿器を導⼊することにより⿐づまりが改善することがありますのでご相談下さい。
Q20
⾵邪を引いて⿐がつまってしまい、CPAPが使⽤出来ません。
A20
⾵邪(急性上咽頭炎)で⿐炎を起こすと⿐の粘膜が腫れ、鼻づまりの原因となります。⿐炎がある状態でCPAPを使⽤し続けると⾵圧が刺激となり、⿐炎症状が更に悪化する恐れもあります。
⾵邪を引いてCPAPが使⽤しづらい時は、無理をせずCPAPを⼀時中断しましょう。鼻づまりの症状に対する薬を⽤いることで、⿐炎状態を早く改善することも出来ます。早めに当院にご相談下さい。
Q21
⿐が乾いて痛みます。
A21
乾燥した空気が送られ続けることで⿐内が乾燥し、痛みを伴うことがあります。
CPAPに加湿器を導⼊することで改善する場合がありますのでご相談下さい。また、家庭⽤の加湿器を⽤いて室内を加湿することも有効です
Q22
CPAPを使うと、朝にとても⼝が渇いています。
A22
⼝を開けたままCPAPを装着して寝ると、朝⽅⼝が渇く症状が出ることがあります。簡単な対処法として、医療⽤のテープ(ドラッグストアで⼊⼿可能です。テープなら特にメーカーは問いません)を⼝の中央で縦に張り、⼝を強制的に閉鎖する⽅法があります。
それでも症状が改善しない場合は、顎とマスクをバンドで固定する⽅法(チンストラップ)、⿐と⼝の両⽅を覆うマスク(フルフェイスマスク)を使⽤する⽅法をお試し下さい。冬場などは室内の湿度の低下が原因で乾燥症状が出ることもありますので、室内を加湿することも有効です。
Q23
顔にマスクの跡がついて取れません。
A23
マスクバンドを強く締めすぎている場合がありますので、少しバンドを緩めに装着してみましょう。過剰な空気の漏れ(ラージリーク)が発⽣しない範囲であればマスクは緩めに装着しても⼤丈夫です(ラージリークが起こっているかどうかは毎回の受診時に確認出来ます)。時間と共にマスクに慣れて痕がつきにくくなることが多いですが、慣れるまではマスクと⽪膚の間にティッシュを挟んで、⽪膚への刺激を減らすことも有⽤です。
2、3か⽉の使⽤でマスク痕が改善しない場合は、他のタイプのマスクを試してみる⽅法もあります。
Q24
マスクをつけると顔が痒くなります。
A24
CPAPマスクの使⽤開始当初に起こることがあります。装着を続けていると慣れる場合が多いですが、症状の強い⽅には痒み⽌めの軟膏を使⽤して頂く場合もあります。
また、根本的にマスクの素材が肌と合わない⽅もごく稀にいらっしゃいますので、その場合はマスク⾃体を交換させて頂く場合があります。
Q25
マスクをつけると顔に汗をかいて使いにくいです。
A25
夜間に汗をかきやすい夏場に起こりやすい問題です。
エアコンなどを⽤いて室温を調節し、室内を汗のかきにくい温度にする⽅法が最も有効です。
Q26
マスクやホース内で結露が起こり、⽔滴で⽬が覚めてしまいます。
A26
マスクやホース内の結露は、ホース内と室温の温度差が増すことによって発⽣する、主に冬場に起こりやすい現象です。
対策としては、室温を上げる、マスク内に軽くティッシュをつめて⽔分を吸収させる、ホースを布団内に⼊れてホース内の温度を上げる(CPAP本体は絶対に布団の中に⼊れないで下さい)等があります。加湿機能付きのCPAPの場合は、湿度の調節をお願い致します。
Q27
CPAPを使うとお腹が張りガスがたくさん出るようになりました。
A27
CPAPによる空気圧が、うまく気管や肺に⼊らず⾷道に⼊り込んでしまうと、そのような症状が現れます。
顎を引き気味にしてCPAPを使⽤すると⾷道に空気が⼊りやすい傾向があります。対策としては、顎を少し上げ気味にして就寝する、枕を少し低いものに変えるなどが考えられます。それらの⽅法で症状がうまく改善しない場合、無呼吸が悪化しない程度に処⽅圧を下げてみることも対策の一つです。
Q28
CPAPを使うと⽿で⾳が響きます。
A28
のどの奥(bスポットつまり上咽頭)と⽿は⽿管という管で繋がっていますが、CPAPによりのどの奥の気圧が上がり、その圧⼒により⽿管の閉鎖が解除されることで空気が⽿に流れ込み、⽿で気流⾳が響くという症状が起こることがあります。いわゆる⽿管開放症に近い症状を呈しますが、対処法としては⽿管開放症に準じた治療を⾏う、CPAPの処⽅圧を無呼吸を起こさないレベルで徐々に下げるとよいです。
[CPAP機器について]
Q29
マスクから空気が漏れている気がします。
A29
CPAPは呼気(はく息)をマスクの外に逃がすため、正常にマスクを装着しても少し空気が漏れる仕組みになっています(これを“リーク”と⾔います)。
そのため、正常範囲内での空気の漏れは⼼配ありません。⼀⽅、リークが多すぎると必要な空気圧がかからず、無呼吸を治療出来なくなる場合があります(これを“ラージリーク”と⾔います)。
ラージリークの有無は毎⽉受診時に確認致します。ラージリークが多い場合は、第⼀にマスクと顔の隙間からの漏れが考えられ、その場合はマスクバンドの調節が必要となります。その他の原因として、マスク分解後にマスクが適切に組み合わされていない、マスクの形状が根本的に顔と合っていないなどが考えられます。ラージリークが多い患者さんは、まずマスクバンドを横を向いても固定された状態にできるように若⼲強めに装着してみて下さい。それでもラージリークが改善しない場合はご相談下さい。
Q30
マスク、ホースの耐⽤年数はどれくらいですか?
A30
マスク、ホースの耐⽤年数は2、3年ですが、1年間の使⽤で無償交換致します。メーカーより定期点検のご連絡をさせて頂きます。
[⾃宅以外でのCPAP使⽤に関して]
Q31
泊まりがけの出張(国内旅⾏)に⾏きます。CPAPは持って⾏かないと駄⽬でしょうか?
A31
CPAPを出張先(旅⾏先)まで持参し、使⽤して頂くのが最善です。しかし、1・2泊の旅⾏で使⽤しなかったとしても、余命に係わる⼤きな問題が起こるわけではありませんので、それほど気に病む必要はありません。CPAPを持参する場合は、枕元にコンセントがない場所もありますので、延⻑コードもお忘れなくお持ち下さい。
Q32
海外旅⾏に⾏きます。CPAPはどうすれば良いですか?
A32
CPAPは出来るだけ⼀緒にお持ち下さい。コンセントの変圧器を使⽤すれば海外でも使⽤可能です。空港の税関を無理なく通過するため、各メーカーで海外渡航⽤のCPAP機器説明書が準備されておりますので、事前にご相談下さい。
Q33
⼊院することになりました。CPAPは持参した⽅が良いですか?
A33
まずは⼊院先の病院に確認する必要がありますが、⼊院中もCPAPを使⽤すべきと考えます。最近のCPAP機器は静⾳設計が進んでおり、⼤部屋でも問題なくご使⽤頂けると思います。
Q34
病院で全⾝⿇酔の⼿術を受けることになりました。担当の先生にCPAP使⽤中であることを伝えた⽅が良いですか?
A34
今までかかったことのある病気として睡眠時無呼吸症候群があることをお伝え頂き、同時にCPAPも使⽤中である旨をお伝え下さい。
睡眠時無呼吸症候群の患者さんは、全⾝⿇酔からの回復が他の患者様より悪かったり、⼿術を受けた夜に呼吸状態が悪化したりする恐れが他の患者様より⾼くなります。
事前の情報として担当の先生に伝えておくことにより、病院側も対応がしやすくなるのでより安⼼です。
通常、CPAPを使⽤しているという理由で全⾝⿇酔が受けられなくなることはありません。
⼀⽅で、睡眠時無呼吸症候群を「無治療で放置」していた場合、全⾝⿇酔の前に精密検査を求められたり、⼿術を断られたりする恐れがありますのでご注意下さい。
[その他]
Q35
CPAPは医療費控除の対象になりますか?
A35
医療費控除の対象になります。会計時の領収書は⼤切に保管して下さい。
Q36
運転免許の更新は問題ありませんか?
A36
睡眠時無呼吸症候群があっても、CPAPによる適切な治療が⾏えている場合、通常は運転免許の更新は問題ありません。詳しくはお近くの運転免許センターにお問い合わせ下さい。
Q37
転勤することになりました。CPAP管理はどのように継続していけば良いですか?
A37
当院ではLINEによるオンライン診療を行なっておりますので、引き続き当院での診療が可能ですのでご安心ください。
当院では睡眠時無呼吸症候群の根本的な原因である咽頭の膨大な治療検査の診療経験に基づき、適切なCPAP圧の決定、使⽤状況、治療効果等の管理を⾏います。
CPAPは健康保険が適応されている治療法です。是⾮⼀度ご相談下さい。
🏝
🌴
🌴
🌴